
Зміст:
- 1 Рак шлунка: лікування і життя після операції
- 2 Годування у ранньому післяопераційному періоді
- 3 Живлення в пізньому післяопераційному періоді
- 4 Дозволені продукти після резекції
Рак шлунка і донині залишається одним із найнебезпечніших онкологічних діагнозів. Практика показує, що хворі звертаються до лікаря, коли їх починають мучити сильні болі в подложечной області. Як правило, біль з’являється, коли пухлина досягає великих розмірів. Дієта при раку має важливе значення і відіграє велику роль в проведенні лікувальних заходів.
Рак шлунка: лікування і життя після операції
Для того щоб діагностувати або виключити онкологію, фахівець призначає ендоскопію. При наявності підозри на рак береться біопсія шлунка, яка потім надсилається на гістологічне дослідження.
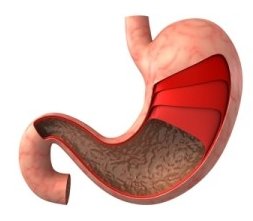
Пухлину в шлунку
Основний метод лікування раку даної локалізації – резекція (операція з видалення шлунка при раку). Вона може бути частковою, тоді видаляється лише частина, або повним, коли видаляється весь орган. У будь-якому випадку це дуже серйозне втручання, яке вимагає ретельної підготовки як з боку медиків, так і з боку хворого та його близьких.
Чи можна жити без шлунка? Відповідь однозначна: навіть при повному видаленні органу, ураженого раком, пацієнт може жити повноцінним життям. Існує лише одне «але». Потрібно скорегувати раціон. Шлунок активно перетравлює їжу, після операції ці функції бере на себе тонкий кишечник. Харчовий режим при резекції шлунка передбачає ті ж особливості, що і при повному видаленні підшлункової залози.
Годування у ранньому післяопераційному періоді
Відразу після операції з приводу раку пацієнти не можуть самостійно пити і їсти. Харчування здійснюється за рахунок внутрішньовенного введення поживних розчинів. Потреба людського організму в тих чи інших речовинах визначається в індивідуальному порядку на основі дослідження крові.
В післяопераційному періоді пацієнт два дні голодує, проводиться активна аспірація шлункового вмісту. Якщо у проблемному органі лікар не виявить застійних явищ, то з третьої доби хворий починає отримувати «слабкий» чай шипшиновий відвар, трохи солодкий компот без ягід по 30 мл 5-6 разів на день.
Порада: щоб організм вже з перших днів почав отримувати білок, рекомендується приймати білковий энпит у вигляді рідкого напою, для цього сухий продукт розчиняють в кип’яченій воді з розрахунку 40 гр. порошку на стакан води. Як правило, в перші дні пацієнту дають 30-50 гр. такого розчину ентерально, потім, коли зонд прибирають, перорально.
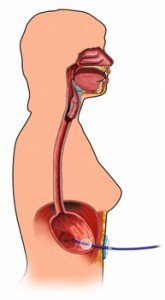
Ентеральне харчування
Харчовий режим вибудовується за принципом поступового зростання навантаження на ШКТ і включення достатнього обсягу білка. Ентеральне харчування призначає лікар. Застосування энпитов призводить обсяг тваринного білка в раціоні хворого до фізіологічної норми, завдяки чому організм отримує необхідні вітаміни і мінерали.
Починаючи з 3-4 дня, в раціон пацієнта включають слизові супи, пюре з риби, м’яса і сиру, суфле, яйце некруто, а з 5-6 дня – омлет на пару протерті каші і пюре з овочів у невеликій кількості (50 гр. на порцію). Якщо хворий добре переносить їжу, то вже з п’ятого дня кожен прийом їжі додають білки. Порцію їжі, съедаемую за раз, поступово збільшують: з 50 гр. на 3-й день до 200-250 гр. на 7-у добу і до 350-400 на 10-е. Таким чином, дієта після операції на шлунку при раку забезпечить пацієнта достатньою кількістю повноцінного білка в легкозасвоюваній формі.
Харчування в пізньому післяопераційному періоді
Через 7-14 днів після резекції з приводу раку хворому призначають щадну дієту довжиною в 4 місяці. Якщо стан пацієнта ускладнений запаленням частини шлунка, що залишилася після операції, анастомозитом, пептичною виразкою, то дана дієта зберігається протягом більш тривалого терміну. Основне призначення щадного режиму – попередження або зменшення запального процесу, а також профілактика демпінг-синдрому.

Перехід від протертої їжі до протертої слід здійснювати обережно
З фізіологічної точки зору — це повноцінна дієта, що містить достатню кількість білка (м’ясо, рибу), помірну дозу складних вуглеводів (крупи, овочі і деякі фрукти), нормальна кількість жиру. Різко скорочується обсяг легкозасвоюваних вуглеводів (солодощів, цукру, кондитерських виробів, соків). Обмежується прийом хімічних і механічних подразників слизової і рецепторного апарату ШКТ. Максимально скорочується включення екстрактивних азотовмісних речовин (особливо це стосується пуринів); насичених жирів, які містяться у баранині; продуктів розщеплення жиру, одержуваних при смаженні. Виключаються потужні стимулятори жовчовиділення, харчові продукти, що провокують демпінг-синдром (манна каша, підсолоджене молоко, солодкий чай, жирний суп і т. д.).
Дозволяється вживати подрібнене м’ясо, товчену картоплю, каші-розмазні. Свіжі овочі та фрукти, а також чорний хліб і салати виключають. Всі страви варять, протирають або готують на пару. Треті страви без цукру дають в обід, при бажанні їх можна підсолодити ксилітом з розрахунку 10-15 гр. на порцію. Кількість цукру в меню пацієнта повинне бути строго обмеженим.
Порада: перехід від протертою до протертої їжі після операції здійснюється поступово. У перші дні непротерті овочі дають у невеликій кількості, спочатку в супі, а пізніше додають квашену капусту, салати і чорний хліб. Така дієта дотримується протягом року-півтора.
Дозволені продукти після резекції
Які продукти можна пацієнтам у період реабілітації?
- Хлібні вироби – вчорашній хліб з пшеничного борошна, сухарі їх нього, нездобне прісне печиво. Хліб можна їсти не раніше, ніж через місяць після резекції.
- Супи з крупою і овочами, протерті. Виняток становлять пшоно і білокачанна капуста.
- Яйця і страви з них – 1 яйце некруто в день, омлет білковий на пару.
- Молоко та молочні продукти – чай з молоком, якщо є непереносимість, то незбиране молоко. Через два місяці в меню включають ряжанку, кефір і кисле молоко. Сметану дозволяється використовувати в якості приправи. Сир повинен бути свіжоприготованим, некислим і перетертим.
- М’ясо і риба – страви з пісного м’яса без сухожиль (кролика, індички, курки, телятини, яловичини) і нежирної риби (щуки, тріски, судака, ляща, сазана, кальмарів, креветок, раків) в рубленому вигляді. Ці продукти попередньо відварюють, готують на пару або запікають (вже відварені).
- Овочі та зелень – варені і протерті. Цвітна варена капуста з маслом, тушковані кабачки і гарбуз, пюре з буряка, картоплі та моркви.
- Фрукти і ягоди у свіжому протертому вигляді, несолодкі компоти, кисіль, желе, мус. Печені яблука. Фрукти та ягоди, що містять грубу клітковину (груша, айва) – протипоказані. Компоти і кисіль можна підсолодити ксилітом.
- Крупи і макарони – протерті каші без цукру, пудинги, рисові запіканки. Геркулес. Манні каші в обмеженій кількості. Макарони тільки дрібнонарублені відварні.
- Масло топлене вершкове, соняшникову рафіновану – додавати до страв тільки в натуральному вигляді. Смажити не можна!
- Закуски – тертий сир негострий наступних сортів: російський, радянський, голландський; зерниста або паюсна ікра в обмеженій кількості; холодець на желатині (без екстрактивних речовин).
- Соки і напої –ягідні, овочеві та фруктові несолодкі розбавлені соки, шипшиновий відвар, чай з молоком, слабкий ерзац-кава з молоком.
- Соуси – з сметани і вершкового масла, на відварі з овочів. Борошно не пассируется з маслом.
Щоденне меню повинне бути різноманітним і збалансованим, при цьому важливо не забувати про переносимість продуктів та їхній вплив на ШКТ.
В майбутньому, навіть при відсутності хворобливих ознак, потрібно ще протягом 3-5 років дотримуватися дробового харчування (4-5 разів на день), обмежувати споживання страв і продуктів, що містять легкозасвоювані вуглеводи, свіже молоко. Пацієнти з добрим результатом операції, дотримують дробовий режим харчування, зазвичай не потребують медикаментозного лікування.
Радимо почитати: види резекції шлунка