Запальні процеси в підшлунковій залозі (панкреатит) у представниць слабкої статі зазвичай є наслідком неправильного харчування. І напівголодні дієти, і велика кількість жирної їжі, фастфуду здатні призводити до порушень роботи жовчного міхура і холециститу з наступним утворенням каменів. На тлі цих дегенеративних процесів і розвивається панкреатит.

Хвороби підшлункової залози часто виникають у жінок з-за неправильного харчування
При складанні правильного раціону для жінок потрібно враховувати обидва ці захворювання: виключити продукти, що згубно впливають як на жовчний міхур, так і на підшлункову залозу.

Харчування при захворюванні підшлункової залози у жінок
Роль дієти при запаленні підшлункової залози
Зміст
- 1 Роль дієти при запаленні підшлункової залози
- 2 Основні принципи прийому їжі
- 3 Корисні і шкідливі продукти
- 4 Що є при загостренні захворювання
- 5 Дієта при хронічному панкреатиті
- 6 Харчування після операції
- 7 Раціон при панкреатиті в поєднанні з високим цукром
- 7.1 Відео — Лікувальне харчування при захворюванні підшлункової залози
Запалення підшлункової залози призводить до порушення метаболічних процесів. Це, в першу чергу, веде до дисфункції органів травлення, а потім до дисбалансу організму в цілому.
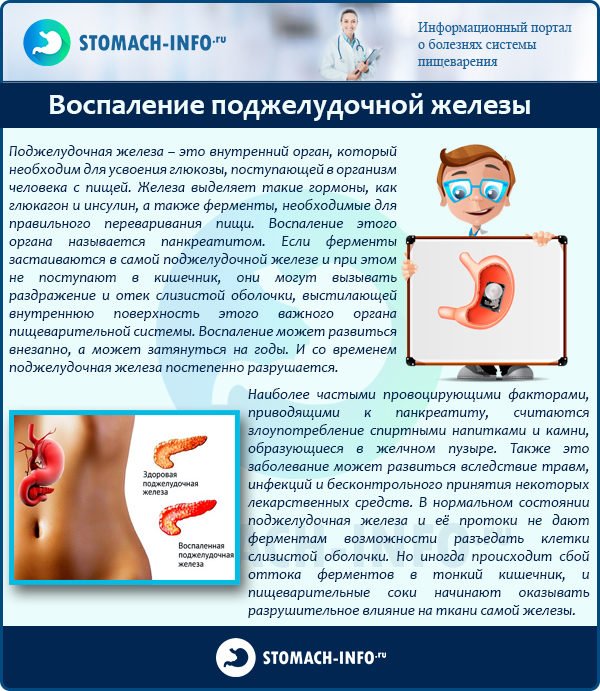
Запалення підшлункової залози
Першою при запаленні «виходить з ладу» перетравлює функція залози. Потім страждає і внутрисекреторная, що загрожує порушенням вуглеводного обміну і підвищенням цукру в крові.

Симптоми гострого панкреатиту вкрай болючі
Проблеми з підшлунковою залозою жінка відчує досить швидко. Їх виявить:
- здуття живота;
- нудота до блювоти;
- больові напади, що віддають у поперек, іноді в підребер’ї;
- пронос;
- відчуття розбитості, хронічної втоми.
При серйозних загостреннях хвороби можливе підвищення температури, пожовтіння шкіри та склер. Тут потрібна термінова допомога медиків.
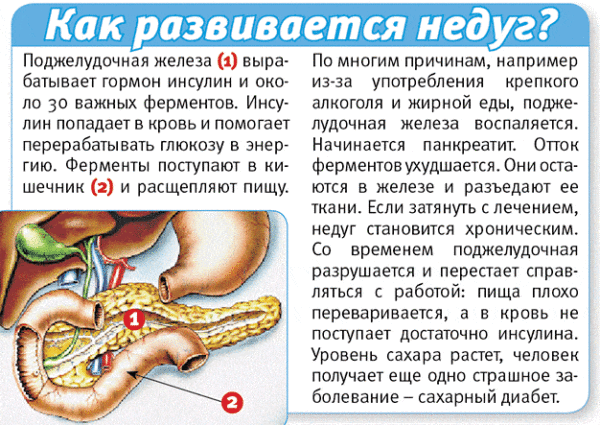
Панкреатит
Навіть якщо напад хвороби не настільки сильний, звернутися до лікаря все ж потрібно. Адже панкреатит може перерости в панкреонекроз, який загрожує летальним результатом.
Комплексна терапія запальних недуг вищезазначених органів неодмінно передбачає особливу дієту, яка допомагає нормалізації обмінних процесів, гальмує запалення. Останнє відбувається за рахунок виключення продуктів, що сприяють збільшенню вироблення залозою ферментів (гіперферментемії).
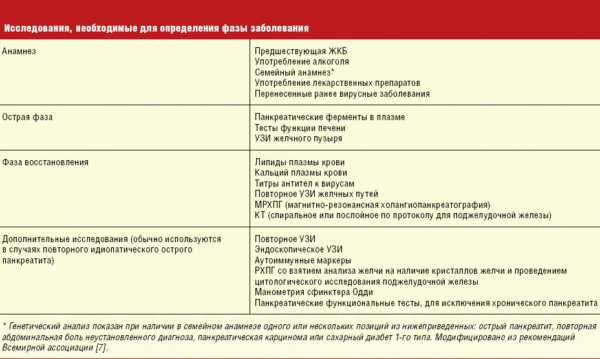
Стадію панкреатиту визначають, провівши дослідження
Основні принципи прийому їжі
Раціон при хворобах підшлункової залози будується не тільки на заборону тих чи інших продуктів. Змінюється весь режим харчування. Ось сім важливих правил, які необхідно враховувати.

Фастфуд заборонений

Шипучий алкоголь при панкреатиті – справжня отрута
У меню повинні переважати страви з великою кількістю складних вуглеводів, водорозчинних вітамінів та ліпотропних елементів.

Джерела простих і складних вуглеводів
Корисні й шкідливі продукти
Вважається, що дієта при хворобах підшлункової залози досить жорстка. Але все з-за звички до напівфабрикатів і фастфуду. На справі з дозволених продуктів можна приготувати масу смачних страв. А відмова від деяких з них не зробить раціон бідним.

Вітамінізувати раціон допоможуть дозволені фрукти і ягоди
Таблиця. Які продукти можна вживати, а які потрапили під заборону.
Види продуктів РазрешеныПод забороною
Свіжа білокачанна капуста знаходиться під забороною, але квашену з малою кількістю солі іноді їсти можна. Вона не викликає газоутворення і взимку збагачує організм вітаміном С.

Капуста квашена
Прянощі, кетчупи і надлишок солі при панкреатиті не рекомендують. Але для того щоб страви не були прісними, можна використовувати куркуму, корицю і крапельку соєвого соусу.
До корисних продуктів відносять горіхи. У них є біофлавоноїди, які борються із запаленням, і вітамін Е, зміцнює мембрани клітин. Кращі при панкреатиті – волоські. Але їсти їх можна лише в малих кількостях, оскільки в горіхах багато жирів.

Волоські горіхи
Що є при загостренні захворювання
Гострий період панкреатиту характеризується досить болісними нападами. В цей час пацієнту рекомендовано голодування. Та й при таких болях є особливо не хочеться. Можна пити мінеральну воду без газу, трав’яні чаї, сильно розбавлені соки з некислих плодів, відвар шипшини, сухофруктів. Рясне питво гальмує синтез травних ферментів, не дає їм проникнути в кишечник і виводить токсини. Все це зменшує біль.

При дієті стіл 5 уникайте продуктів, у яких високий вміст холестерину
Поголодувати потрібно не більше двох діб, після цього гастроентерологи радять дієтичний стіл № 5П (перший варіант). Чим потрібно харчуватися п’ять наступних діб після голодування:
- слизовими круп’яними або овочевими супами;
- парними тюфтельками з м’яса або риби;
- білковими омлетами на пару;
- паровими запеканками і пудингами;
- пюре з відварених овочів;
- печеними грушами і яблуками.

Під час загострення вгамують голод протерті овочеві супи
Пити можна киселі, некислі компоти, трав’яні чаї, відвари шипшини і сухофруктів, мінералку без газу.
Дієта при хронічному панкреатиті
Гострі періоди у захворювань підшлункової залози змінюються тривалими ремісіями. В цей час меню можна розширити за рахунок:
- вчорашнього хліба, сухарів і галет;
- невеликої кількості вершкового масла;
- дозволених солодощів і фруктів;
- дуже слабкої кави з молоком;
- негострого м’якого або напівтвердого сиру у вигляді заправки до макаронів.
Жінкам дуже важко дається така дієта з-за заборони на шоколад і тістечка. Але трохи меду на галете або зефір скрасять незвичний раціон. Якщо тривалий період ремісії, а без улюблених страв нестерпно, можна дозволити їх собі, але зовсім трохи.

З солодощів можна дозволити собі зефір до чаю
Таблиця. Зразкове меню при хронічному панкреатиті.
День тижня ЗавтракОбедУжин
Трьох прийомів їжі при хворобах підшлункової залози недостатньо. Потрібні перекуси протягом дня. Наприклад, опівдні і через пару годин після обіду можна з’їсти печене яблуко, суфле, випити киселя. Перед сном корисний склянку нежирного молока або компоту.

Запечені яблука
Харчування після операції
У запущених випадках при хворобах підшлункової залози може знадобитися її резекція або видалення. Після хірургічного втручання перші два дні – голодні. Після необхідна щадна дієта. Потрібно не тільки виключити шкідливі страви, але і знизити калорії. При хронічному панкреатиті жінкам потрібно споживати 2000 плюс-мінус 200 кілокалорій. Після операції краще обмежити добову калорійність до 1500 кілокалорій, щоб дати органів травлення відпочинок.
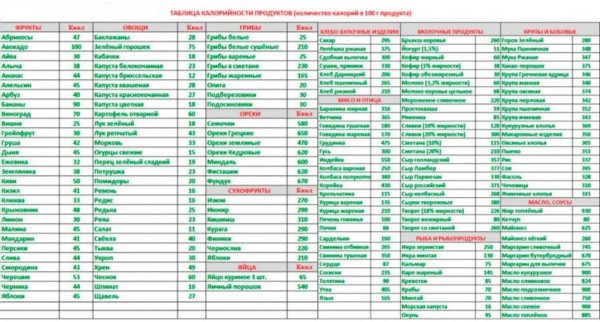
Після операції на підшлунковій залозі потрібно низькокалорійна дієта. Таблиця підрахунку калорій вам в допомогу
Страви в перші сім днів повинні бути подрібненими, приготованими на пару. Після можна включати варену рибу, м’ясо і овочі.
Таблиця. Один з варіантів денного меню на другому тижні після операції.
Прийом їжі Приблизний час Меню

Крем-суп з овочів з грінками
Порції повинні бути маленькими. Збільшувати калорійність меню можна тільки через два тижні після оперативного втручання.
Раціон при панкреатиті в поєднанні з високим цукром
Дещо змінюється дієта при хворобах підшлункової залози, якщо симптоми недуги доповнює підвищений цукор. Щоб не допустити розвитку діабету або погіршення стану при його наявності, лікарі радять диетстол №5П/9. Він спрямований на корекцію харчування з урахуванням порушення вуглеводного обміну.

Якщо цукор при панкреатиті підвищений, акцент в раціоні потрібно зробити на парових овочі з низьким вмістом вуглеводів
В чому особливість такої дієти:
- повністю виключені прості вуглеводи – солодощі, фрукти;
- збільшено кількість клітковини (овочі, висівки);
- велика частина жирів – рослинної природи;
- можна цукрозамінники за рекомендацією лікаря.
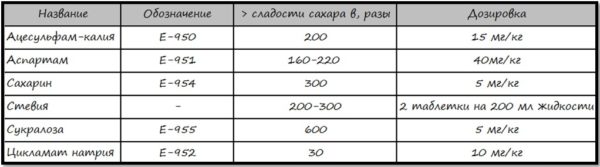
Штучні цукрозамінники
З овочів краще вибирати ті, що містять в 100 г менше 10 г вуглеводів (огірки, кабачки, кольорова капуста, буряк, морква).
Дієту навіть під час ремісії слід дотримуватися як мінімум рік з моменту останнього нападу. Після можна розширювати раціон. Але від дуже жирного м’яса і риби, їдких маринадів і шипучого алкоголю краще відмовитися назавжди.