Виразкова хвороба шлунка і дванадцятипалої кишки (ЯБЖиДПК) – це хронічне захворювання, що характеризується утворенням дефектів в стінці цих органів. Протікає хвилеподібно – періоди ремісії, як правило, навесні і восени, змінюються періодами загострення. Ця патологія дуже поширена – нею страждає 10% населення нашої планети. Діагностують її частіше в осіб молодого, працездатного віку, із-за чого ВХ є вельми серйозною соціальною проблемою. Лікування ЯБЖиДПК повинно проводитися своєчасно і бути комплексним, що включає в себе і дієту, і медикаментозні та фізіотерапевтичні методи. Докладніше про те, чому виникає ця патологія, як вона проявляється, про принципи діагностики і лікування, зокрема, про методи фізіотерапії, ви дізнаєтеся з нашої статті.
Зміст
- 1 Причини виникнення та механізм розвитку
- 2 Симптоми захворювання
- 3 Принципи діагностики
- 4 Принципи лікування
- 4.1 Дієта
- 4.2 Медикаментозне лікування
- 5 Фізіотерапія
- 5.1 Методи загального впливу
- 5.2 Фізіопроцедури локального впливу
Причини виникнення та механізм розвитку
Головним причинним фактором виразки шлунка і дванадцятипалої кишки є бактерія, звана Helicobacter pylori.
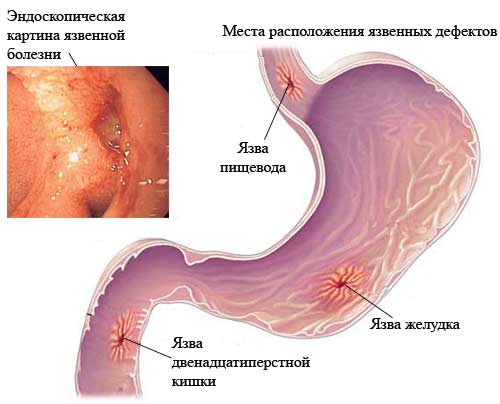 Виразка розвивається тоді, коли в травному тракті порушується співвідношення між факторами агресії і факторами захисту. Фактори захисту, прошу пробачити мене за тавтологію, захищають слизову оболонку шлунка і дванадцятипалої кишки від негативного впливу тих чи інших речовин. Якщо це вплив все-таки здійснилося, фактори захисту сприяють регенерації (відновленню) слизової до нормального стану. Фактори агресії, до яких, до речі, і відносять H. pylori, негативно впливають на слизову, викликаючи пошкодження її ділянок.
Виразка розвивається тоді, коли в травному тракті порушується співвідношення між факторами агресії і факторами захисту. Фактори захисту, прошу пробачити мене за тавтологію, захищають слизову оболонку шлунка і дванадцятипалої кишки від негативного впливу тих чи інших речовин. Якщо це вплив все-таки здійснилося, фактори захисту сприяють регенерації (відновленню) слизової до нормального стану. Фактори агресії, до яких, до речі, і відносять H. pylori, негативно впливають на слизову, викликаючи пошкодження її ділянок.
Також відіграють роль у розвитку хвороби наступні фактори:
- генетична схильність;
- особливості харчування – гостра, жирна, смажена, гаряча і холодна їжа;
- шкідливі звички – куріння, алкоголь;
- психоемоційні стреси;
- деякі лікарські препарати, зокрема НПЗЗ.
Під впливом комплексу або окремих причинних факторів порушується співвідношення між факторами захисту та агресії – кількість перших зменшується і/або останніх – збільшується, що призводить до пошкодження слизової оболонки шлунка та/або дванадцятипалої кишки і утворення виразки.
Симптоми захворювання
Головний симптом виразкової хвороби – це біль в епігастрії (середньої третини верхнього відділу живота) ниючого, тупого, що коле або ріжучого характеру. Причому у разі локалізації виразки в шлунку вона виникає через 20-30 хвилин після прийому їжі і називається ранньою, а при виразці шлунка біль пізня або голодна виникає натщесерце – через 6-7 годин після прийому їжі, а коли в шлунок хворого потрапляє їжа, біль поступово стихає.
 Хворий також може пред’являти скарги на нудоту, блювоту, відрижку кислим або повітрям, печію, здуття живота, запори.
Хворий також може пред’являти скарги на нудоту, блювоту, відрижку кислим або повітрям, печію, здуття живота, запори.
Має місце і астенічний синдром: загальна слабкість, дратівливість, зниження апетиту та працездатності, схуднення.
На жаль, в останні роки класична клінічна картина цього захворювання спостерігається не завжди – у ряду хворих воно протікає малосимптомно – без яскраво вираженого больового синдрому, а в інших-біль локалізується не в епігастрії, а в інших відділах живота, що утруднює постановку діагнозу, направляючи лікаря на хибний діагностичний шлях.
Принципи діагностики
Встановлює діагноз «ЯБЖиДПК» лікар-терапевт чи гастроентеролог. На підставі скарг хворого, даних анамнезу життя та захворювання він запідозрить наявність у шлунку або ДПК виразки, підтвердити або спростувати яку допоможе ендоскопічне дослідження – фіброгастродуоденоскопія або ФГДС. У процесі дослідження лікар візуально оцінює слизову оболонку верхніх відділів травного тракту і бере біопсію – кілька зразків слизової з різних сторін виявленого виразкового дефекту. Ці зразки в подальшому вивчають під мікроскопом з метою виявлення злоякісного переродження клітин.
Якщо зробити ФГДС з якихось причин неможливо, проводять рентгенологічне дослідження. На рентгенограмі фахівець виявляє деформацію стінки шлунка або ДПК, що має вид поглиблення – виразка, або нерівності – вже сформувався рубець.
Також проводяться методи діагностики хелікобактерної інфекції – уреазний, дихальний тести та інші.
Принципи лікування
 Лікування цього захворювання має бути комплексним і складатися з наступних компонентів:
Лікування цього захворювання має бути комплексним і складатися з наступних компонентів:
- дієта,
- медикаментозне лікування,
- фізіотерапія.
У разі діагностики ускладнень виразкової хвороби (перфорація (прорив), пенетрація (проникнення в прилеглий орган), кровотеча, стеноз воротаря) лікування оперативне.
Дієта
При виразковій хворобі харчування має бути раціональним, збалансованим, щадним. Хворому рекомендують виключити з раціону холодні, гарячі страви, грубі продукти, які можуть травмувати і без того пошкоджену слизову шлунка.
Приймати їжу слід часто – 5-6 разів на день, причому порції повинні бути невеликими за обсягом.
Необхідно віддавати перевагу перетертим овочів, супів і крупам, некислим ягід і фруктів, молочних продуктів, нежирному м’ясу і рибі в пропареному або відвареному вигляді, вчорашнього білого хліба і некрепкому чаю.
Виключити з раціону слід гострі та консервовані продукти, соління і маринади, смажені і копчені страви, кислі соки, фрукти, овочі та молочні продукти, м’ясо і рибу жирних сортів, кава, газовані напої.
Рекомендації по харчуванню хворих з ЯБЖиДПК відносяться до лікувальної дієти №1 за Певзнером.
Медикаментозне лікування
Тактика лікування визначається лікарем індивідуально для кожного хворого в залежності від результатів обстеження. Пацієнту можуть бути призначені наступні препарати:
 антибактеріальні препарати – з метою знищення хелікобактерної інфекції використовують амоксицилін, кларитроміцин та метронідазол в різних комбінаціях за схемою;
антибактеріальні препарати – з метою знищення хелікобактерної інфекції використовують амоксицилін, кларитроміцин та метронідазол в різних комбінаціях за схемою;- гастропротекторы (Вентер і препарати вісмуту – Де-нол, Віс-нол) – покривають шлунок зсередини захисною плівкою, запобігаючи вплив на нього пошкоджуючих агентів);
- інгібітори протонної помпи (омез, рабепразол та інші), холінолітики (гастроцепін), Н2-блокатори (ранітидин, фамотидин) – пригнічують секрецію шлункового соку, знижують його кислотність;
- антациди (Маалокс, Альмагель та інші) – нейтралізують соляну кислоту, застосовуються при печії;
- прокінетики (метоклопромид, домперидон та інші) – покращують моторику шлунка, усуваючи відчуття важкості і переповнення після їжі;
- спазмолітики (дротаверин – Но-шпа, та інші) – знімають спазм гладкої мускулатури шлунка, в результаті чого хворий відзначає полегшення болю.
Фізіотерапія
Фізичні методи лікування як складова комплексної терапії ЯБЖиДПК грають дуже важливу роль. Вони можуть впливати на організм наступні ефекти:
- зменшують запалення;
- знеболюють;
- активізують процеси обміну речовин, покращують регенерацію (відновлення) пошкодженої слизової;
- стимулюють моторику шлунка;
- покращують мікроциркуляцію.
Використовувати методи фізіотерапії можна з перших днів загострення, але спочатку застосовують процедури загального впливу, а пізніше, коли основні симптоми вже куповані, з метою прискорення процесів відновлення слизової оболонки шлунка та ДПК застосовують методи локального впливу.
 Не використовують фізіотерапію в наступних випадках:
Не використовують фізіотерапію в наступних випадках:
- при хронічній виразці;
- при виразках, що довго не заживающей;
- при виразці, що кровоточить;
- у разі підозри на малігнізація виразки;
- у разі підозри на пенетрацію виразки.
Методи загального впливу
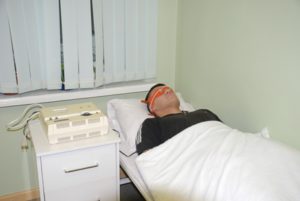
- Електросон. Електроди апарату розміщують на лобі й потилиці пацієнта. Тривалість сеансу становить 20-30 хвилин, проводяться процедури щоденно курсом до 10 процедур.
- Гальванічний комір по Щербаку. Лікування проводять також курсом 10-12 процедур, поступово підвищуючи тривалість сеансу від 6 до початку 16 хвилин наприкінці терапії.
- Транскраніальна електростимуляція за методикою электрообезболивания. Катод розміщують на надбрівних дугах, а анод – на сосковидних паростках (позаду вушних раковин). Вплив здійснюють щоденно протягом 20-30 хвилин курсом 10-12 процедур.
- Ванни – кисневі, хлоридно-натрієві, хвойні або перлинні. Ванну слід приймати при температурі 36-37 °С протягом 12-15 хвилин, кожен день, курс 12-15 процедур.
Фізіопроцедури локального впливу
- ДМХ-терапія на область верхньої частини живота (епігастрія). Методика дистантная – зазор між циліндричним випромінювачем апарату «Хвиля» і тілом хворого становить 5 см, потужність випромінювання від 30 до 50 Вт. Вплив здійснюють щодня або 1 раз в 2 дні по 10-15 хвилин, курс – 15 сеансів.
 Якщо ДМВ-терапії використовують апарат «Ромашка», його випромінювач, який має 11 см у діаметрі, розташовують над областю епігастрію контактно. Впливають випромінюванням потужністю від 10 до 15 Вт протягом 12-15 хвилин кожен день. Курс лікування аналогічний такому з використанням апарату «Хвиля» і становить 15 процедур.
Якщо ДМВ-терапії використовують апарат «Ромашка», його випромінювач, який має 11 см у діаметрі, розташовують над областю епігастрію контактно. Впливають випромінюванням потужністю від 10 до 15 Вт протягом 12-15 хвилин кожен день. Курс лікування аналогічний такому з використанням апарату «Хвиля» і становить 15 процедур. - Ампліпульстерапія. Пластинчасті електроди розміщують на область епігастрію і на спину. Виставляють наступні параметри апарату: режим I, вид роботи I, частота 100 Гц, глибина модуляцій 50-75%. Вплив здійснюють протягом 2-3 хвилин щодня або 1 раз в 2 дні курсом 10-12 процедур.
- КВЧ-терапія на область епігастрію. Режим частотної модуляції. Тривалість 1 сеансу від півгодини до години щодня курсом від 20 до 30 процедур. Метод запобігає розвитку рецидивів ВХ.
- Ультрафонофорез але-шпи або алое внутрішньошлунковий. Прискорює процеси рубцювання виразки. Разову дозу препарату слід розвести в 1 склянці (200 мл) питної води і прийняти отриманий розчин всередину. Хворий під час сеансу знаходиться в такому положенні, щоб розчин, який він випив, розташовувався саме в області дефекту слизової оболонки шлунка або ДПК. Лаборант має випромінювач над зоною проекції виразки на передню черевну стінку. Вплив здійснюється протягом 8-10 хвилин кожен день, курс лікування-10 процедур.
- Електрофорез але-шпи або алое внутрішньошлунковий. Розчин готують так само, як в попередньому методі, і дають його випити хворому. Потім укладають хворого на кушетку (розташування залежить від того, в якій частині шлунка або ДПК локалізовано виразковий дефект), розташовуючи електроди на ділянці епігастрію і на спині. Тривалість процедури становить від 20 хвилин до півгодини кожен день протягом 10-12 днів.
- Імпульсна магнітотерапія. Індуктори магнітного поля розміщують на області епігастрію – перший, і в пілородуоденальних зоні (правіше епігастрія) – другий. Методика контактна, стабільна. Триває 1 сеанс від 15 до 20 хвилин, проводять процедури щоденно курсом від 10 до 15 процедур.
 Інфрачервона лазеротерапія. Проводиться за скануючої контактній методиці. Впливають на область епігастрію або пілородуоденальної зони. Тривалість 1 сеансу – 10-12 хвилин кожен день курсом 10-12 процедур.
Інфрачервона лазеротерапія. Проводиться за скануючої контактній методиці. Впливають на область епігастрію або пілородуоденальної зони. Тривалість 1 сеансу – 10-12 хвилин кожен день курсом 10-12 процедур.- Пелоїдотерапія. Використовують в разі поганого рубцювання виразки або на етапі затухаючого загострення захворювання. Грязьові аплікації накладають на область епігастрію. Температура лікувальної грязі повинна дорівнювати 37-38 °С. Аплікації накладають на 20-30 хвилин 1 раз в 2 дні. Курс – 10 аплікацій.
- Парафінотерапія. Як і лікувальні грязі, парафін використовують у стадії затухаючого загострення ВХ. Аплікації парафіну температурою 48-50 °С накладають на область епігастрію на 20-30 хвилин кожен день. Курс – 15 процедур.
Физиопроцедурой, категорично протипоказаною хворим з ЯБЖиДПК, є індуктотермія. По-перше, вона стимулює інтенсивний кровотік в області шлунка, що погіршує стан хворих, провокуючи дискомфорт і біль в епігастрії. Крім того, навіть мінімальний вплив такого роду активізує роботу надниркових залоз, що посилює перебіг ВХ.
Завершуючи статтю, хочемо повторити, що фізіотерапія, яка використовується в комплексі з іншими видами лікування ЯБЖиДПК, має ряд сприятливих ефектів на область виразкового дефекту і прискорює одужання.
Клініка «Сієна-мед», фахівець клініки розповідає про виразкової хвороби шлунка і дванадцятипалої кишки:
 антибактеріальні препарати – з метою знищення хелікобактерної інфекції використовують амоксицилін, кларитроміцин та метронідазол в різних комбінаціях за схемою;
антибактеріальні препарати – з метою знищення хелікобактерної інфекції використовують амоксицилін, кларитроміцин та метронідазол в різних комбінаціях за схемою;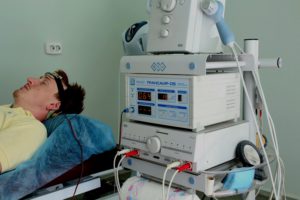 Якщо ДМВ-терапії використовують апарат «Ромашка», його випромінювач, який має 11 см у діаметрі, розташовують над областю епігастрію контактно. Впливають випромінюванням потужністю від 10 до 15 Вт протягом 12-15 хвилин кожен день. Курс лікування аналогічний такому з використанням апарату «Хвиля» і становить 15 процедур.
Якщо ДМВ-терапії використовують апарат «Ромашка», його випромінювач, який має 11 см у діаметрі, розташовують над областю епігастрію контактно. Впливають випромінюванням потужністю від 10 до 15 Вт протягом 12-15 хвилин кожен день. Курс лікування аналогічний такому з використанням апарату «Хвиля» і становить 15 процедур.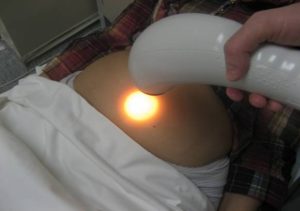 Інфрачервона лазеротерапія. Проводиться за скануючої контактній методиці. Впливають на область епігастрію або пілородуоденальної зони. Тривалість 1 сеансу – 10-12 хвилин кожен день курсом 10-12 процедур.
Інфрачервона лазеротерапія. Проводиться за скануючої контактній методиці. Впливають на область епігастрію або пілородуоденальної зони. Тривалість 1 сеансу – 10-12 хвилин кожен день курсом 10-12 процедур.