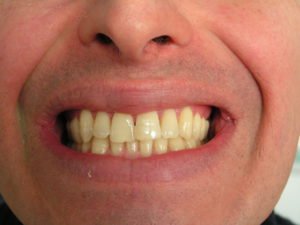
Пародонтоз і пародонтит – це захворювання, при яких уражаються тканини, які утримують зуб в альвеоле, або пародонт. Це дві абсолютно різні патології, однак їх нерідко плутають і пацієнти, і навіть люди з медичною освітою. У нашій статті ми допоможемо вам розібратися в тому, що являють собою пародонтоз і пародонтит, чому вони виникають, які клінічні симптоми, принципи діагностики та лікування цих захворювань, а також поговоримо про місце фізіотерапії в лікуванні захворювань пародонту.
Зміст
- 1 Пародонтит
- 1.1 Причини і механізм виникнення
- 1.2 Симптоми
- 1.3 Принципи діагностики
- 2 Пародонтоз
- 2.1 Причини
- 2.2 Клінічні прояви
- 2.3 Діагностика
- 3 Лікування пародонтозу і пародонтиту
- 4 Фізіотерапія
- 5 Висновок
Пародонтит
Пародонтитом називають захворювання тканин пародонту запальної природи. Це дуже часта патологія – з нею стикаються до 95 % осіб віком старше 30 років.
Причини та механізм виникнення
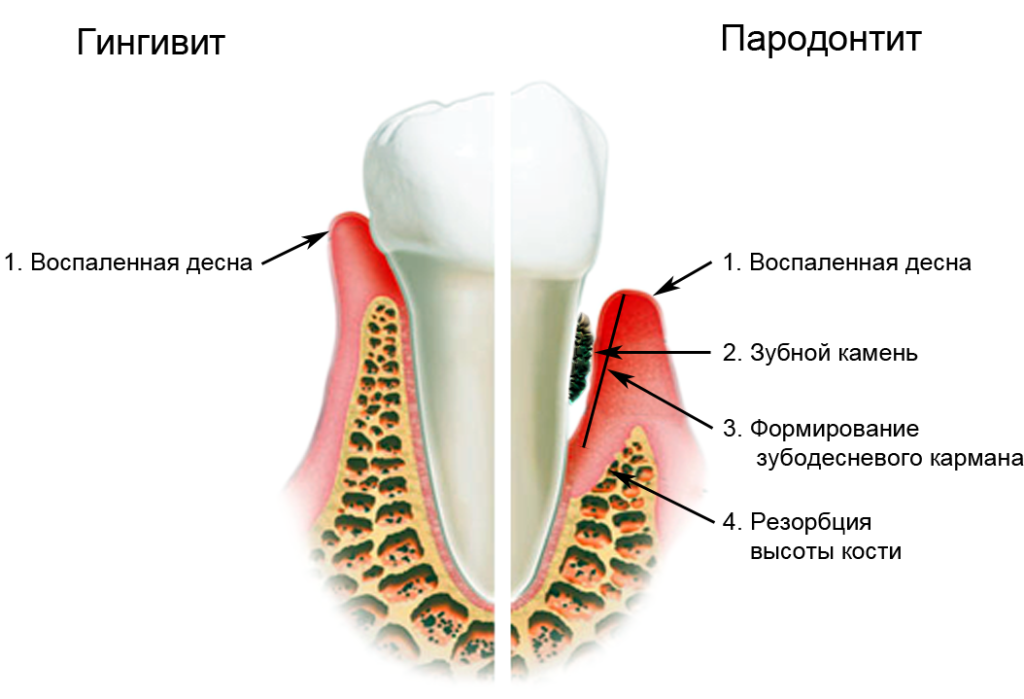
Ведуча причина розвитку запального процесу в пародонті – зубний наліт, який є наслідком недостатньої гігієни порожнини рота. Зубний наліт поступово твердне, утворюючи зубний камінь. Він росте вздовж кореня зуба і руйнує тканини періодонта, формуючи проміжок між зубом і яснами – зубодесневый кишеню, а при подальшому прогресуванні захворювання – кістковий кишеню. Внаслідок цих процесів і виникає інфікування, запалення тканин пародонту, яка при відсутності лікування призводить до розхитування і навіть втрати зубів.
Іншими факторами, які підвищують ризик розвитку цієї патології, є:
- куріння;
- імунодефіцити;
 гормональний дисбаланс (зокрема, період вагітності, грудного вигодовування, менопауза);
гормональний дисбаланс (зокрема, період вагітності, грудного вигодовування, менопауза);- цукровий діабет;
- зниження вироблення слини внаслідок прийому деяких лікарських препаратів (НПЗП, антидепресантів та інших);
- гіповітаміноз С і В;
- неправильні харчові звички (вживання занадто м’якої їжі, жування лише на одній стороні);
- неправильна форма зубів, неправильний прикус.
Симптоми
Характер перебігу пародонтиту часто агресивний – хвороба розвивається швидкими темпами. У інших хворих, навпаки, він протікає хвилеподібно – з чергуванням коротких періодів загострення і тривалих ремісій. Патологічний процес може локалізуватися в одному або двох зубах, а може зачіпати і всю щелепу.
В залежності від вираженості клінічних проявів розрізняють легку, середньої важкості і важку форми пародонтиту.
На ранній стадії цього захворювання пацієнти пред’являють скарги на кровоточивість, свербіж ясен, їх набряк, гіперемію (почервоніння) і локальне підвищення температури. Тобто маніфестує пародонтит явищами гінгівіту. При ненаданні на даному етапі кваліфікованої медичної допомоги запальний процес поширюється вглиб тканин щелепи: зуби і ясна стають дуже чутливими до дії подразників, з рота хворого з’являється неприємний запах, а в роті неприємний присмак, зуби його розхитуються, жування може, виникає больовий синдром. Потім між зубами з’являються щілини, зуб змінює своє положення або зовсім випадає.
 Важкою формою цієї патології є некротизуючий пародонтит, при якому має місце відмирання (некроз) ясен і інших тканин пародонту. Розвивається він, як правило, у хворих з вираженими дефектами імунної системи, зокрема, у ВІЛ-інфікованих осіб
Важкою формою цієї патології є некротизуючий пародонтит, при якому має місце відмирання (некроз) ясен і інших тканин пародонту. Розвивається він, як правило, у хворих з вираженими дефектами імунної системи, зокрема, у ВІЛ-інфікованих осіб
Принципи діагностики
Лікар діагностує пародонтит вже на підставі скарг, даних анамнезу і результатів огляду ротової порожнини пацієнта. Він виявить набряклі, гіперемовані ясна, як би подовжені (за рахунок оголення шийок) зуби, розташовані нетипово, патологічні кишені різної глибини. Вимірювання глибини цього кишені (зазору між зубом і яснами) і є головною діагностичною процедурою – в нормі цей показник не перевищує 3 мм, а розмір його 5 мм і більше є безпосередньою ознакою пародонтиту. Лікар обстежує кожен зуб і реєструє на папері або в комп’ютері всі його показники – рухливість, глибину зазору, наявність зубного каменю та інші. Таблиця з цими відомостями отримала назву «пародонтограма».
Щоб оцінити стан всіх тканин щелепи комплексно, проводять оглядову рентгенографію – ортопантомограму.
Пародонтоз
Пародонтоз – це захворювання пародонту незапального походження, що характеризується атрофією тканин і структур пародонту, що в кінцевому підсумку приводить до порушення єдності альвеолярного відростка верхньої або нижньої щелепи та зв’язкового апарату зуба. На щастя стоматологів і пацієнтів, ця патологія зустрічається досить рідко нею страждають лише 2 % населення. Протікає, як правило, тривало, часто безсимптомно, повільно, але неухильно прогресує.
Причини
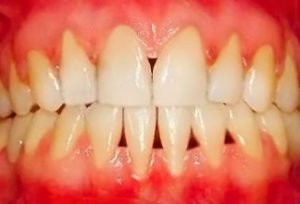 Причини виникнення пародонтозу на сьогоднішній день до кінця не відомі. Дослідники припускають, що факторами ризику його розвитку є генетична схильність, порушення обміну речовин в організмі (зокрема, атеросклероз і цукровий діабет), а також захворювання органів травного тракту.
Причини виникнення пародонтозу на сьогоднішній день до кінця не відомі. Дослідники припускають, що факторами ризику його розвитку є генетична схильність, порушення обміну речовин в організмі (зокрема, атеросклероз і цукровий діабет), а також захворювання органів травного тракту.
Клінічні прояви
Патологічний процес при пародонтозі практично не буває локалізованим, в більшості випадків захворювання вражає всі зуби верхньої та нижньої щелепи одночасно.
Як було сказано вище, хвороба протікає без яскраво вираженої симптоматики. Пацієнти відзначають легкий свербіж в яснах, підвищену чутливість шийок зубів до дії подразників. Біль, ознаки запального процесу (набряклість, почервоніння), пародонтальні кишені, як правило, відсутні. Зуби тривалий час добре фіксовані, не хитаються, на них відсутня велика кількість зубного нальоту і каменю, проте є клиновидні дефекти (пошкодження емалі некариозной природи) і збільшені проміжки між зубами.
В залежності від особливостей перебігу пародонтозу розрізняють легку, середньої важкості і важку форми.
На далеко зайшла стадії це захворювання ускладнюється запаленням ясен – в такому разі патологія трактується як пародонтит.
Діагностика
Особи, які страждають на пародонтоз, вкрай рідко звертаються з цього приводу до фахівців, оскільки захворювання зазвичай не доставляє їм вираженого дискомфорту. Саме тому цей діагноз стоматолог виставляє частіше випадково,  при проведенні профілактичного огляду або ж під час діагностики іншого захворювання зубів.
при проведенні профілактичного огляду або ж під час діагностики іншого захворювання зубів.
Підставою для постановки діагнозу, як правило, стають результати візуального та інструментального огляду стоматолога, а також ортопантомограма.
Лікування пародонтозу і пародонтиту
Лікувальні заходи при цих захворюваннях повинні бути спрямовані на зміцнення зв’язку між зубом і альвеолою, між десною і шийкою зуба, активізацію місцевого кровообігу, запобігання руйнування десни і безпосередньо кістки.
Для досягнення цих цілей лікар проводить наступні маніпуляції:
- професійний гігієнічний догляд за ротовою порожниною (очищає утворилися ясенні кишені від мікроорганізмів, що сприяють прогресуванню патології);
- очищає корінь зуба від ураженій запальним процесом пульпи;
- обробляє патологічно змінені тканини розчинами антибіотиків, антисептиків і протизапальних препаратів;
- видаляє зубний камінь;
- якщо ж десневый кишеню дуже глибокий (більше ніж 5 мм), проводять хірургічне втручання – клаптикову операцію, а при необхідності – трансплантацію м’яких тканин ясен або кісткової тканини;
- фіксація хитаються зубів шляхом шинування;
- якщо має місце випадання зубів – установка протезів або ж заміщення дефектів зубного ряду імплантами;
- лікування захворювань, які могли призвести до пародонтоз.
Після проведення лікарських маніпуляцій лікар дає пацієнтові рекомендації, що стосуються ретельної гігієни порожнини рота.
Фізіотерапія
Важливим доповненням до консервативного і хірургічного лікування захворювань пародонту є фізіотерапія. Її призначення переслідує багато цілей:
 зменшити вираженість больового синдрому і запальний процес;
зменшити вираженість больового синдрому і запальний процес;- знизити чутливість організму, зокрема, зубів, до впливу пошкоджуючих факторів;
- вбити бактерії;
- заспокоїти хворого;
- зміцнити захисні сили його організму;
- скорегувати неврологічні і вегетативні порушення.
Пацієнту можуть бути призначені наступні види физиолечения:
- електроанальгезія;
- электросонтерапия;
- лікарський електрофорез;
- гальванотерапия;
- магнітотерапія;
- СМТ;
- діадинамотерапія;
- НВЧ-терапія;
- ультразвук;
- флюктуоризация;
- лазеротерапія;
- гідромасаж мінеральними водами;
- гидробальнеотерапия.
Розглянемо кожну з методик докладніше.
 нервової системи, заспокоїти хворого. Абсолютно безпечний, не викликає алергічних реакцій, не має побічних ефектів, не призводить до ускладнень. Застосовують очноямково-потиличну методику. Тривалість сеансу 20-45 хвилин, курс лікування включає 10-25 щоденних процедур.
нервової системи, заспокоїти хворого. Абсолютно безпечний, не викликає алергічних реакцій, не має побічних ефектів, не призводить до ускладнень. Застосовують очноямково-потиличну методику. Тривалість сеансу 20-45 хвилин, курс лікування включає 10-25 щоденних процедур. ДД-форез або СМТ-форез вищевказаних лікарських препаратів застосовують у випадках, коли навіть невелика оголення шийок зубів викликає у хворого інтенсивні неприємні відчуття. Впливають по 10 хвилин, щодня, курсом до 8-10 сеансів.
ДД-форез або СМТ-форез вищевказаних лікарських препаратів застосовують у випадках, коли навіть невелика оголення шийок зубів викликає у хворого інтенсивні неприємні відчуття. Впливають по 10 хвилин, щодня, курсом до 8-10 сеансів. Виражений протизапальний ефект надає поєднання електрофорезу вітаміну В1 з мікрохвильовою терапією. Крім того, така дія сприяє зменшенню кровоточивості ясен і зменшує кількість бактерій у вогнищі ураження. Курс лікування включає в себе 12 сеансів, що проводяться 1 раз в 2 дні.
Виражений протизапальний ефект надає поєднання електрофорезу вітаміну В1 з мікрохвильовою терапією. Крім того, така дія сприяє зменшенню кровоточивості ясен і зменшує кількість бактерій у вогнищі ураження. Курс лікування включає в себе 12 сеансів, що проводяться 1 раз в 2 дні.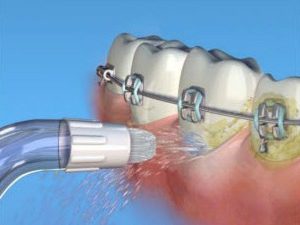 Щоб впливати відразу на кілька ланок патогенезу хвороби пародонту, застосовують комбінації фізіотерапевтичних методик. Крім того, правильний підбір такої комбінації сприяє потенціювання їх дії.
Щоб впливати відразу на кілька ланок патогенезу хвороби пародонту, застосовують комбінації фізіотерапевтичних методик. Крім того, правильний підбір такої комбінації сприяє потенціювання їх дії.
Висновок
Пародонтоз і пародонтит є захворюваннями пародонту, проте істотно розрізняються як за причинами виникнення, так і за клінічними проявами і принципам лікування. Незважаючи на це, фізіотерапія може бути використана в лікуванні кожного з них. Методики її здатні впливати на різні ланки патогенезу захворювання, вони потенціюють ефекти один одного і прискорюють процес одужання.
Стоматолог-терапевт, пародонтолог Ангеліна Дерюшева розповідає про пародонтит і пародонтоз:
Медична анімація на тему «Лікування пародонтиту»:
 гормональний дисбаланс (зокрема, період вагітності, грудного вигодовування, менопауза);
гормональний дисбаланс (зокрема, період вагітності, грудного вигодовування, менопауза); зменшити вираженість больового синдрому і запальний процес;
зменшити вираженість больового синдрому і запальний процес;